Bei ADHS handelt es sich um eine Störung, die genetisch weitergegeben werden kann. So kann es vorkommen, dass in manchen Familien mehrere Angehörige darunter leiden. Allgemein hat diese Aufmerksamkeitsstörung einen eher negativen Ruf. Schauen wir genauer hin, sehen wir auch einige positive Aspekte der ADHS. ADHS Betroffene oft kreativ uns intelligent Betroffene Patienten gelten als […]
Archiv für die Kategorie: Diagnosen
Du bist hier: Home » Diagnosen
Psychologie Diagnosen
Bisher galt das Chronic Fatigue Syndrome (CFS) als rein psychische Erkrankung. Dass betroffene Patienten nicht genug Energie aufbringen, um im Alltag mitzuhalten, ist jedoch nicht psychisch bedingt. Frau Prof. Scheibenbogen leitet das Erschöpfungs-Centrum in Berlin und kann für Klarheit sorgen. Neueste Studien zeigen, dass es sich bei CFS um eine körperliche Erkrankung handelt. Betroffen sind […]
ADHS bei Erwachsenen: Experten schätzen die Versorgungslage als besorgniserregend ein und schlagen Alarm. Allein die Diagnosestellung von ADHS bei erwachsenen Patienten (Aufmerksamkeitsdefizit-Hyperaktivitätsstörung) ist in Deutschland häufig lückenhaft. Durch inkorrekte Behandlungen oder fehlende Diagnosen können Begleiterkrankungen bei den Patienten entstehen, die bei einer leitfadenorientierten Behandlung vermeidbar wären. ADHS bei Erwachsenen keine Seltenheit In Deutschland leiden ungefähr […]
Am Broken-Heart-Syndrom leidende Menschen können plötzlich unter Stress zusammenbrechen. Wissenschaftler haben jetzt entdeckt, dass die Krankheit gemeinsam mit charakteristischen Mustern im Gehirn auftritt. Laut einem Forschungsbericht im European Heart Journal scheint die Kommunikation zwischen verschiedenen Hirnregionen bei Menschen mit Broken-Heart-Syndrom eingeschränkter zu sein, als bei gesunden Menschen. Das Broken-Heart-Syndrom und seine Symptome Das Broken-Heart-Syndrom zeigt, […]
Zur Zeit leiden bereits 350 Millionen Menschen unter einer Depression. Das bedeutet, dass fast jeder zehnte betroffen ist. Die Todesfälle bringen die Depression auf Platz vier der häufigsten Todesursachen. Schon 2020, so prognostiziert es die WHO, soll die Anzahl der betroffenen so weit ansteigen, dass die Depression oder affektive Störungen auf Platz zwei hochrutscht. Leidet […]
Immer mehr Menschen leiden unter extremem Über- oder Untergewicht. Trotzdem werden Essstörungen nur in seltenen Fällen als Krankheitsbilder diagnostiziert. Doch die latente Esssucht ist eine ernstzunehmende Erkrankung bei der die Betroffenen einer überdurchschnittlich strengen, meist lebenslangen Diät folgen. Jojo-Effekt durch ständigen Wechsel des Essverhaltens Besonders Frauen mit Normalgewicht oder leichtem Übergewicht neigen zur latenten Esssucht, […]
Ein Attentat in Ansbach und ein Amoklauf in München, in beiden Fällen waren die Täter in psychischer Behandlung. Für Experten steht fest, Depressionen sind für solche Taten keine Erklärung. Sie sind sich sicher, dass depressive Menschen anders handeln würden. Es ist nicht nur die Herkunft der Täter, die für Diskussionen sorgt, sondern auch ihr psychischer […]
Depressionen setzen einem schwer zu und wer darunter leidet, schafft es nicht, sich um seine Mitmenschen zu kümmern. Oft trifft es Kinder sehr hart, weil ihre Eltern psychisch krank sind und sie sich auf einmal zuhause um alles kümmern müssen. Leider fällt das viel zu selten auf und das ist ein großes Problem. Hier ein […]
In Zürich probieren Forscher der ETH und der Universität Depressionen mit Mathe zu bekämpfen. Anhand von Datenanalysen sollen psychische Krankheiten wie Depressionen zukünftig besser verstanden werden. Der neue Ansatz heißt Neuromodeling und kombiniert Mathematik und Medizin. Viele Menschen setzen Antidepressiva ab, weil sie nicht ständig mit diesen Medikamenten leben wollen. Blerton ist ein 44-jähriger Familienvater und er hatte in […]
Ob in der Schule oder beim Sport – gut reicht nicht mehr: Es geht nur noch darum der Beste zu sein. Der Druck der Leistungsgesellschaft macht auch vor Kindern nicht halt. Deshalb ist es auch nicht verwunderlich, dass immer mehr Kinder und Jugendliche an Burn-out leiden, wie jetzt Michael Schulte-Markwort in seinem Buch festgestellt hat. […]
Die Depression ist innerhalb des letzten Jahrzehnts zur Volkskrankheit avanciert. Schätzungsweise jeder fünfte Deutsche erkrankt im Verlauf seines Lebens an einer Form der Depression. Angstzustände, depressive Stimmungen, Konzentrationsverlust und viele weitere Symptome machen den Betroffenen das Leben zur buchstäblichen Hölle. Auch die Behandlung von Depressionen wird heutzutage daher vielfach diskutiert. Umso erschreckender ist das Ergebnis […]
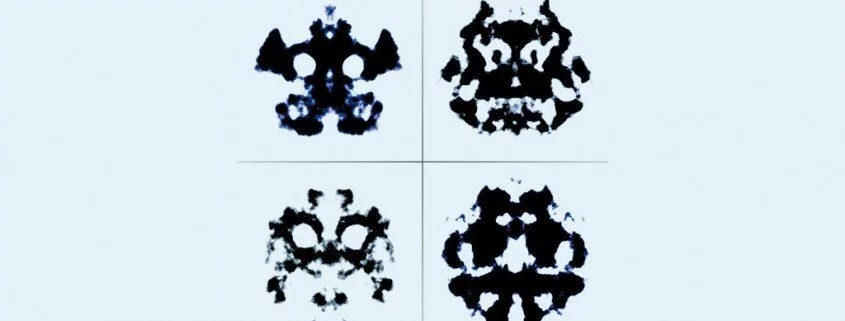
Viele kennen den Rorschachtest. Er besteht aus unterschiedlichen Bildern, die vom Patienten interpretiert werden. In der Psychiatrie wird der Rorschachtest in der Diagnose verwendet. Entwickelt wurde dieser Test von Hermann Rorschach, einem Schweizer Psychiater. Der Test dient dazu, mehr über die Persönlichkeit des Patienten zu erfahren. Aber auch auf anderen Gebieten hat sich die Arbeit mit den […]
Psychologie-Tests können in vielerlei Hinsicht eingesetzt werden. Entweder ermittelt man auf diese Weise die Gefahr an Burnout zu erkranken oder wie es um das eigene Selbstbewusstsein bestellt ist. Auch in Hinblick auf die Diagnose Narzissmus kann ein psychologischer Narzissmus-Tests Wunder wirken. Ein bekannter und fundierter Test zu dieser Persönlichkeitsstörung ist der Narcissistic Personality Inventory (NPI). […]
Die meisten Menschen nehmen sich zwar immer wieder vor, mehr und regelmäßig Sport zu treiben. Jedoch sind, ein- oder zweimal pro Woche, meist die Regel. Es gibt aber auch Zeitgenossen, die sich täglich und fast schon zwanghaft sportlich betätigen müssen. Es kann sogar soweit kommen, dass die Betroffenen mit der Zeit die Kontrolle über sich […]
Der Begriff Messie kommt aus dem Englischen und beschreibt ein Phänomen, das man auch als „zwanghaftes Horten von Wertlosem“ bezeichnen kann. Wer unter dem Messie-Syndrom leidet, sammelt Dinge, die andere als unbrauchbar oder bestenfalls überflüssig betrachten würden. Da sich die Betroffenen nicht von diesen Dingen trennen können, versinken ihre Wohnungen meist im Chaos. In vielen Fällen ist […]
Die Linie zwischen Autismus und Hochbegabung ist oft sehr schmal bzw. schließt Autismus die Hochbegabung nicht aus. Anders herum haben hochbegabte Kinder nicht selten autistische Züge, deshalb aber nicht gleichermaßen eine Entwicklungsstörung. In jedem Falle gilt diesen Kindern eine besondere Aufmerksamkeit. Sie haben eine andere Auffassungsgabe und eine andere Weltsicht. Aus diesem Grunde gilt es […]
Die Zahl der an einer Depression erkrankten Menschen ist in Deutschland gestiegen. Es gab zwischen 2000 und 2013 einen Zuwachs an Fehlzeiten im Job um fast 70 Prozent aufgrund von Depressionen. Im gleichen Zeitraum nahm der Anteil der Erwerbspersonen (wozu sozialversicherungspflichtige Beschäftigte und ALG I-Empfänger gehören), denen Antidepressiva verschrieben wurden, um ein Drittel auf 6 zu. […]
Demenz als Krankheit ist schon seit der Zeit der alten Römer bekannt. Damals sprach man von “dementia”, wenn jemand ” offenbar nicht bei Verstand” war. Heute gilt Demenz als Oberbegriff für etwa 50 Krankheiten. Die bekannteste Form der Demenz ist die Alzheimer Krankheit, sie macht etwa zwei Drittel der Demenzerkrankten aus. Alle anderen Formen der […]
Heutzutage wird der schmale Grat zwischen dem, was man „Normalität“ nennt und Geisteskrankheiten immer ungenauer. Häufiger denn je wird Alles, was anders erscheint, als krank definiert. Psychische Störungen werden anhand von Richtlinien der Weltgesundheitsorganisation und des amerikanischen DSM-5 diagnostiziert. Am Beispiel der Krankheit Schizophrenie lässt sich zeigen wie Krankheit und Normalität enggeführt werden. Die psychische […]
Totaler Mutismus bezeichnet im fachmedizinischen Jargon das situationsübergreifende Schweigen, das einen Menschen befallen kann. Viel häufiger ist allerdings der selektive Mutismus, der bei Betroffenen dazu führt, dass sie nur in bestimmten Situationen schweigen und verstummen. Im ICD-10 wird der selektive Mutismus als emotional bedingte Stummheit in bestimmten Situationen beschrieben. Oftmals führt das Verstummen oder auch […]